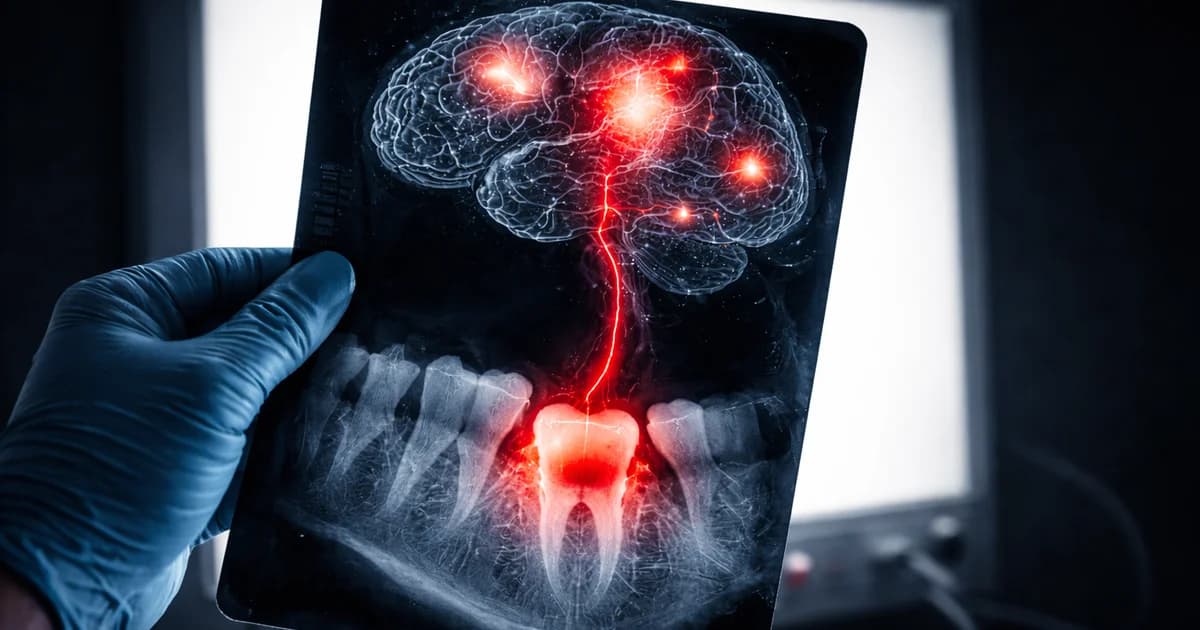
Parodontitis und Gehirn: was Ihre Zahnärztin verschweigt
Fast die Hälfte aller Erwachsenen trägt gerade eine stille Infektion in sich, die langsam ihr Gehirn angreift.
Das ist keine Übertreibung. Eine 2025 in Neurology Open Access veröffentlichte Studie der American Academy of Neurology untersuchte 1.143 ältere Erwachsene und kam zu einem beunruhigenden Ergebnis: Teilnehmer mit Parodontitis (Zahnfleischerkrankung) wiesen eine 56 Prozent höhere Wahrscheinlichkeit für schwere Schäden an der weißen Hirnsubstanz auf als Teilnehmer mit gesundem Zahnfleisch. Diese sogenannten White-Matter-Hyperintensitäten, helle Flecken in der Magnetresonanztomographie, zeigen Bereiche an, in denen Hirngewebe abgebaut wurde. Wenn genügend davon betroffen ist, lassen Gedächtnis und Denkvermögen nach, und das Schlaganfallrisiko steigt.
Was Ihnen Ihre Zahnärztin vermutlich nie erklärt hat: Der Schaden bleibt nicht im Mund.
Das Bakterium, das die Blut-Hirn-Schranke überwindet
Der Erreger hat einen Namen: Porphyromonas gingivalis, das primäre Pathogen hinter chronischer Parodontitis. In einer wegweisenden Studie, die 2019 in Science Advances erschien, wiesen Forscher um Stephen Dominy dieses Bakterium in den Gehirnen verstorbener Alzheimer-Patienten nach. Nicht bloß Spuren: Das Team fand Gingipaine (toxische Enzyme von P. gingivalis) konzentriert im Hippocampus, dem Gedächtniszentrum des Gehirns. Die Konzentrationen korrelierten direkt mit der Schwere der Tau-Fibrillen und Amyloid-Plaques, den beiden Kennzeichen der Alzheimer-Krankheit.
Als die Forscher Mäusen P. gingivalis oral verabreichten, besiedelte das Bakterium innerhalb weniger Wochen deren Gehirne und löste eine erhöhte Produktion von Amyloid-beta 1-42 aus: genau jenes Proteinfragment, das Alzheimer-Plaques bildet.
Das Mundbakterium verursacht also nicht nur Entzündungen aus der Ferne. Es wandert physisch ins Gehirn und beginnt dort, die Architektur einer Demenz aufzubauen.
Sechsmal schnellerer kognitiver Abbau
Wenn die Hirnbesiedlung bereits alarmierend klingt, sind die klinischen Zahlen noch beunruhigender. Eine in PLOS ONE veröffentlichte Studie von Ide und Kollegen begleitete 59 Menschen mit leichter bis mittelschwerer Alzheimer-Erkrankung über sechs Monate. Diejenigen, die zusätzlich an Parodontitis litten, zeigten einen sechsfach schnelleren kognitiven Abbau im Vergleich zu Alzheimer-Patienten mit gesundem Zahnfleisch.
Der identifizierte Mechanismus war systemische Entzündung: Die Zahnfleischerkrankung senkte den Spiegel von IL-10 (der körpereigenen Entzündungsbremse), während TNF-alpha (ein entzündungsförderndes Signal) in die Höhe schoss. Im Grunde hält eine chronische Zahnfleischinfektion das Immunsystem im Dauerbetrieb, und dieses permanente Entzündungsfeuer erreicht das Gehirn.
Nicht zehn Prozent schneller. Nicht doppelt so schnell. Sechsmal schneller.
Millionen Betroffene, die meisten ahnungslos
Laut Daten des CDC und NIDCR leiden 47,2 Prozent der US-amerikanischen Erwachsenen über 30 an einer Form von Parodontitis. In Deutschland zeigt die Fünfte Deutsche Mundgesundheitsstudie (DMS V) ein ähnliches Bild: Mehr als die Hälfte der jüngeren Erwachsenen und rund 65 Prozent der jüngeren Senioren weisen moderate bis schwere Parodontitis auf.
Dies ist keine seltene Diagnose aus Fachzeitschriften. Ein erheblicher Teil der erwachsenen Bevölkerung lebt mit genau jener Infektion, die jetzt mit beschleunigter Hirnalterung in Verbindung gebracht wird. Die frühen Stadien der Parodontitis sind schmerzfrei: Das Zahnfleisch blutet beim Putzen, es sieht etwas röter aus als üblich, oder Sie bemerken Mundgeruch, der nicht verschwinden will.
Die günstigste Maßnahme, die die Wissenschaft kennt
Hier wird es fast ärgerlich: Die Lösung kostet nahezu nichts.
Eine Zahnbürste, Zahnseide oder Interdentalbürsten und zweimal täglich zwei Minuten gründliches Putzen. Das ist die Frontlinie gegen das Bakterium, das mittlerweile mit beschleunigtem Alzheimer-Verlauf und messbaren Hirnschäden in Verbindung gebracht wird. In Deutschland übernehmen die gesetzlichen Krankenkassen zudem zweimal jährlich eine professionelle Zahnreinigung im Rahmen der Vorsorge.
Die Science Advances-Studie von 2019 ging noch weiter: Forscher entwickelten eine Substanz namens COR388 (einen Gingipain-Hemmer), die P. gingivalis-Konzentrationen im Gehirn reduzierte, die Amyloid-Produktion blockierte, Neuroinflammation senkte und sterbende Neuronen im Hippocampus rettete.
Sie müssen nicht auf einen pharmazeutischen Durchbruch warten. Sie können heute Abend damit beginnen, diesen Krankheitsweg zu unterbrechen.
Was Sie ab heute tun können
- Zweimal täglich zwei volle Minuten putzen.
- Täglich Zahnseide oder Interdentalbürsten verwenden.
- Professionelle Zahnreinigungen wahrnehmen: Ihre Krankenkasse übernimmt die Vorsorgeuntersuchungen.
- Warnsignale beachten: Zahnfleischbluten, anhaltender Mundgeruch, zurückgehendes Zahnfleisch.
- Bei bestehender Parodontitis: Fragen Sie Ihre Zahnärztin oder Ihren Zahnarzt nach einer Parodontalbehandlung (Scaling und Wurzelglättung).
Die Frage ist nicht, ob Sie sich Zahnseide leisten können. Die Frage ist, ob Sie es sich leisten können, darauf zu verzichten.
- #Zahnfleischerkrankung kognitiver Abbau
- #weisse Hirnsubstanz Parodontitis
- #Parodontitis Alzheimer Risiko
- #P. gingivalis Gehirn
- #Langlebigkeit Mundgesundheit
- #Mundgesundheit Demenz Praevention
- #Zahnfleischerkrankung Gehirnschaeden
Quellen und Referenzen
Erfahren Sie mehr über unsere redaktionellen Standards →